L’ipoglicemia è un evento frequente nel soggetto diabetico insulino-trattato, la regola nei pazienti con diabete tipo 1, molto frequente anche nel diabete tipo 2 che fa insulina. Recentemente l’American Diabetes Association (ADA) e l’European Association for the Study of Diabetes (EASD) hanno raccomandato l’utilizzo delle nuove definizioni di ipoglicemia suggerite dal lavoro dell’International Hypoglicemia Study Group.
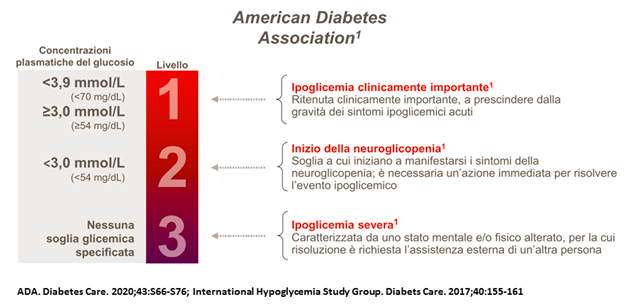
Le ipoglicemie sono state quindi divise in tre livelli di gravità:
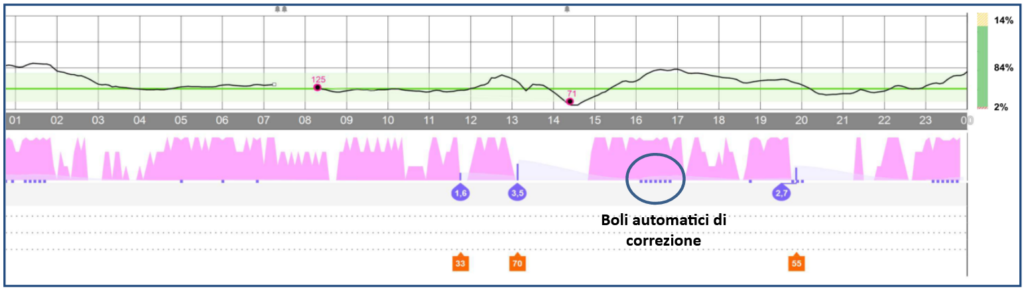
IPOGLICEMIA DI LIVELLO 1. Il valore al di sotto di 70 mg/dl ma superiore a 54 mg/dl viene considerato una soglia di allerta che invita il paziente a trattare con zuccheri semplici per bocca. Per fare questo si può seguire la facile regola mnemonica del 15, secondo cui, l’ipoglicemia andrebbe corretta assumendo 15 g di carboidrati “semplici” [pari a circa 3 cucchiaini/bustine/zollette di zucchero in grani o sciolto in acqua o ad un cucchiaio da tavola di miele o a 125 ml (1/2 bicchiere) di una bibita zuccherata (cola, aranciata etc) o di un succo di frutta]. Quindi ricontrollare la glicemia dopo 15 minuti e ripetere l’assunzione indicata precedentemente fino a che la glicemia non risulti superiore a 100 mg/dl. La correzione dell’ipoglicemia potrebbe essere solo temporanea, pertanto la glicemia dovrebbe essere misurata ogni 15 minuti, fino al riscontro di almeno due valori normali in assenza di ulteriore trattamento (assunzione di alimenti zuccherini) tra le due misurazioni. È possibile mangiare qualche carboidrato “complesso” (fetta biscottata, biscotti, crackers, grissini) per evitare che la glicemia torni a scendere. Se si presenta con frequenza questo livello di ipoglicemia, probabilmente c’è qualche errore nella terapia e/o nelle abitudini alimentari ed il problema dovrebbe essere affrontato con il proprio diabetologo.
IPOGLICEMIA DI LIVELLO 2. Un valore al di sotto di 54 mg/dl rappresenta invece già una ipoglicemia severa, cioè un valore dove è richiesto un trattamento urgente. Questa è la soglia in cui iniziano di solito a comparire di solito i sintomi neuro-glicopenici (debolezza, stanchezza vertigine, confusione mentale, comportamenti inappropriati, visione offuscata, perdita di concentrazione). Ripetuti episodi di ipoglicemia di LIVELLO 2 comportano nel tempo la perdita del meccanismo di contro-regolazione e perdita dei sintomi adrenergici (tremori, tachiradia, ansia/nervosismo) e quindi la comparsa di ipoglicemia “unwareness”, asintomatica. L’assunzione dello zucchero per bocca deve essere immediato, seguendo sempre la regola vista precedentemente.
IPOGLICEMIA DI LIVELLO 3. Il LIVELLO 3 non ha una soglia specifica (avviene certamente per valori di glicemia estremamente bassi), ma è caratterizzata dal fatto che serve un intervento da terzi per risolvere la crisi, essendo il paziente inconsciente o con stato mentale profondamente alterato, tale da non poter ingerire zucchero per bocca.
Per quanto riguarda il livello 3, il livello più grave, potenzialmente rischioso per la vita, studi più recenti indicano che il problema sia ancora estremamente presente e frequente nei diabetici tipo 1 con tassi per persona/anno da 1 a 3 episodi di ipoglicemia di livello 3 ed una % di pazienti coinvolti dal 20 al 40% del totale; anche nel diabete tipo 2 insulino-trattato si verificano mediamente un episodio/anno con un 20% di persone conivolte.
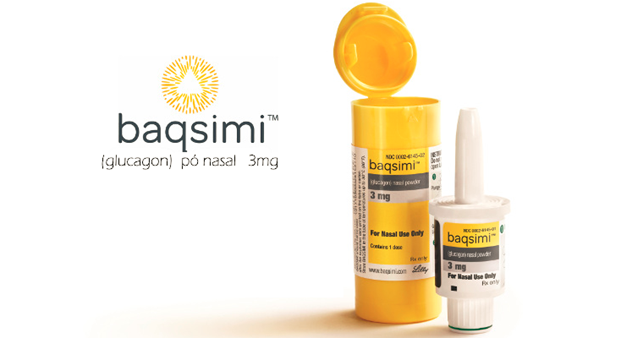
L’unica terapia immediata per questo evento è il glucagone, un ormone che determina un rapido rialzo dei livelli glicemici. Ma se fino ad 1 anno fa ancora l’unica possibilità erano le fiale da somministrarsi sotto-cute o I.M., oggi si ha la possibilità di avere il glucagone nasale in formulazione “spray” con la stessa efficacia della formulazione iniettiva. Non è una cosa di poco conto se pensiamo alla difficoltà legate alla formulazione in fiale. Il glucagone sc/im deve infatti essere conservato in frigo e quando serve deve essere ricostituito utilizzando solvente e soluto, quindi fatta uscire l’aria, può essere somministrato al paziente. Difficilissimo da eseguire, se pensiamo che spesso viene usato da familiari/amici/colleghi/compagni di scuola di soggetti diabetici che certo non sono medici.
Oggi la formulazione “nasale” ha risolto questi problemi. Si tratta di uno spray che può essere conservato a temperatura “ambiente” quindi facilmente trasportato. Una volta tolto dalla confezione deve essere semplicemente spinto lo stantuffo in una narice del soggetto da trattare. Nulla di più facile. Tutti i soggetti con diabete tipo 1 e tipo 2 insulino-trattati lo dovrebbero avere con sé ed i familiari dovrebbero essere istruiti al corretto utilizzo. Si tratta di un farmaco potenzialmente salva-vita.